Какие свойства дизентерийных бактерий положены в основу классификации
Дизентерия
— инфекционное заболевание,
характеризующееся общей интоксикацией
организма, поносом и своеобразным
поражением слизистой оболочки толстого
кишечника. Возбудителями собственно
дизентерии является большая группа
биологически сходных бактерий,
объединенных в род
Shigella.
В
настоящее время род
Shigella
включает более
40 серотипов. Все они представляют
собой короткие неподвижные грамотрицательные
палочки, не образующие спор и капсул,
которые хорошо растут на обычных
питательных средах, не растут на голодной
среде с цитратом или малонатом в качестве
единственного источника углерода;
не образуют H2S,
не имеют уреазы;
реакция Фогеса—Проскауэра отрицательна;
глюкозу и некоторые другие углеводы
ферментируют с образованием кислоты
без газа (кроме некоторых биотипов
Shigella
flexneri:
S.
manchestern
S.
newcastle);
Шигеллы —
факультативные анаэробы, температурный
оптимум для роста 37 С, оптимальная рН
среды 6,7—7,2.
Международная
классификация шигелл построена с учетом
их биохимических
признаков
(маннит-неферментирующие,
маннит-ферментирующие, медленно
ферментирующие лактозу шигеллы) и
особенностей антигенной структуры.
У
шигелл обнаружены различные по
специфичности О-антигены: общие для
семейства
Enterobacteriaceae,
родовые, видовые,
групповые и типоспецифические, а также
К-антигены; Н-антигенов у них нет.
В
классификации учитываются только
групповые и типоспецифические О-антигены.
В соответствии с этими признаками род
Shigella
подразделяется
на 4 подгруппы, или 4 вида, и включает
44 серотипа.
В
подгруппу А (вид
Shigella
dysenteriae)
включены
шигеллы, не ферментирующие маннита. Вид
включает в себя 12 серотипов (1—12).
К
подгруппе В (вид
Shigella
flexnen)
относятся
шигеллы, обычно ферментирующие маннит.
К
подгруппе С (вид
Shigella
boydii)
относятся
шигеллы, обычно ферментирующие маннит.
В
подгруппу D
(вид
Shigella
sonnei)
включены
шигеллы, обычно ферментирующие маннит
и способные медленно (через 24 ч инкубации
и позже) ферментировать лактозу и
сахарозу.
Для
внутривидовой классификации шигелл
Зонне предложено два метода:
1)
деление их на 14 биохимических типов и
подтипов по способности ферментировать
мальтозу, рамнозу и ксилозу;
2)
деление на фаготипы по чувствительности
к набору соответствующих фагов.
12. Клебсиеллы и вызываемые ими заболевания. Лабораторная диагностика, профилактика.
Клебсиеллы.
Это условно-патогенные грамотрицательные
бактерии. Относятся к отделу Gracilicutes,
семейству Entero-bacteriaceae, роду Klebsiella, виду
K.pneumoniae.
Клебсиеллы,
род капсульных неспороносных бактерий.
Характерный представитель — Klebsiella
pneumoniae (палочка Фридлендера), имеет форму
палочки (0,3—0,5 ´ 5 мк), располагается
одиночно или попарно, неподвижна,
грамотрицательна, образует слизистую
капсулу. Хорошо растет на обычных
питательных средах. На плотных средах
образует круглые, выпуклые, блестящие,
слизистые колонии. Сбраживает глюкозу,
сахарозу, лактозу с образованием кислоты
и газа, желатину не разжижает, молоко
подкисляет, но не свёртывает, сероводорода
и индола не образует, восстанавливает
нитраты. Факультативный аэроб; оптимальная
температура роста 37 °С. Обитает на
слизистой оболочке носа, рта и кишечника
здоровых людей. Условно патогенна, может
вызывать воспаление лёгких у человека.
Др. К. вызывают риносклерому и озену. У
многих сельскохозяйственных животных
К. вызывают клебсиеллёз.
Клебсиеллёз,
инфекционное заболевание разных видов
животных. Возбудитель — капсульные
бактерии рода Klebsiella.
Один
из возбудителей пневмонии, также
ассоциирована с инфекциями мочеполовой
системы, нозокомиальных инфекций
человека. K. pneumoniae является одним из
возбудителей пневмонии, а также
урогенитальных инфекций, гнойных
абсцессов печени, селезёнки. Вызывает
гнойные и фиброзные плевриты, перикардиты,
гаймориты, эндофтальмиты. Важный
возбудитель нозокомиальных инфекций.
Микроорганизм также патогенен и для
некоторых животных.
Микробиологическая
диагностика. Выбор материала для
исследования зависит от локализации
процесса. Выделяется чистая культура
и идентифицируется по морфологическим,
тинкториальным, биохимическим и
антигенным свойствам.
Лечение.
Для лечения используют антибиотики
широкого спектра действия.
Профилактика.
Специфическая профилактика не разработана.
13.
Холерный вибрион. Характеристика
основных свойств. Экзотоксин (холероген),
структура, молекулярный механизм
действия. Методы определения токсигонности
холерного вибриона (прямые и косвенные).
По
определению ВОЗ, холера — это болезнь,
для которой типичен острый тяжелый
обезвоживающий понос с испражнениями
в виде рисового отвара, являющийся
следствием заражения Vibrio
cholerae.
V.
cholerae
относится к
семейству Vibrionaceae,
которое включает
в себя несколько родов (Vibrio,
Aeromonas,
Plesiomonas,
Photobacterium).
Род Vibrio
насчитывает более 25 видов, из которых
наибольшее значение для человека имеют
V. cholerae,
V. parahaemolyticus,
V. alginolyticus,
V. vulnificus
и V.fluvialis.
Короткие,
не образующие спор и капсул, изогнутые
или прямые грамотрицательные палочки,
диаметром 0,5 мкм, длиной 1,5—3,0 мкм,
подвижные; хорошо и быстро растут на
обычных средах, хемоорганотрофы,
ферментируют углеводы с образованием
кислоты без газа. Оксидазоположительны,
образуют индол, восстанавливают нитраты
в нитриты, расщепляют желатин, часто
дают положительную реакцию Фогеса—Проскауэра
(т. е. образуют ацетилметилкарбинол),
уреазы не имеют, не образуют H2S,
имеют
декарбоксилазы лизина и орнитина,
но не имеют аргининдигидролазы.
Вибрионы
— аэробы и факультативные анаэробы,
температурный оптимум для роста 18—37
°С, рН 8,6—9,0.
Экзотоксин
холероген (СТХ АВ). Молекула холерогена
состоит из двух фрагментов — А и В.
Фрагмент А состоит из двух пептидов —
A1
и A2,
он обладает специфическим свойством
холерного токсина и наделяет его
качествами суперантигена.
Фрагмент
В состоит из 5 одинаковых субъединиц.
Он выполняет две функции:
1)
распознает рецептор (моносиалоганглиозид)
энтеро- цита и связывается с ним;
2)
формирует внутримембранный гидрофобный
канал для прохождения субъединицы А.
Пептид А2
служит для связывания фрагментов А и
В. Собственно токсическую функцию
выполняет пептид A1
(АДФ-рибозилтрансфераза)
Он взаимодействует с НАД, вызывает его
гидролиз; образующаяся при этом АДФ-рибоза
связывается с регуляторной субъединицей
аденилатциклазы. Это ведет к угнетению
гидролиза ГТФ. Возникающий комплекс
ГТФ + аденилатциклаза вызывает
гидролиз АТФ с образованием цАМФ.
Для
обнаружения способности V. cholerae
продуцировать
холероген можно использовать различные
методы.
1)
Биологическая
проба на кроликах. При внутримышечном
введении холерных вибрионов
кроликам-сосункам (возраст не более 2
нед.) у них развивается типичный
холерный синдром: диарея, обезвоживание
и гибель кролика.
2)
Непосредственное обнаружение холерогена
с помощью ПЦР, ИФМ или реакции
пассивного иммунного гемолиза. Однако
обнаружения только способности
продуцировать токсин недостаточно для
определения эпидемической опасности
таких штаммов. Для этого необходимо
выявить наличие гена hap,
поэтому лучше
и надежнее всего дифференцировать
токсигенные и эпидемические штаммы
холерных вибрионов серогрупп 01 и 0139 с
помощью ПЦР с применением специфических
праймеров для обнаружения всех 4 генов
патогенности: ctxAB,
tcp,
toxR
и hap.
14. Холерный
вибрион, его биовары, характеристика
основных свойств, их различия. Антигенное
строение вибрионов. Вибрионы, не
относящиеся к 01- и 0139- серогруппам,
распространение их в природе и вызываемые
ими заболевания.
V.
cholerae
относится к
семейству Vibrionaceae,
которое включает
в себя несколько родов (Vibrio,
Aeromonas,
Plesiomonas,
Photobacterium).
Род Vibrio
насчитывает более 25 видов, из которых
наибольшее значение для человека имеют
V. cholerae,
V. parahaemolyticus,
V. alginolyticus,
V. vulnificus
и V.fluvialis.
Короткие,
не образующие спор и капсул, изогнутые
или прямые грамотрицательные палочки,
диаметром 0,5 мкм, длиной 1,5—3,0 мкм,
подвижные; хорошо и быстро растут на
обычных средах, хемоорганотрофы,
ферментируют углеводы с образованием
кислоты без газа. Оксидазоположительны,
образуют индол, восстанавливают нитраты
в нитриты, расщепляют желатин, часто
дают положительную реакцию Фогеса—Проскауэра
(т. е. образуют ацетилметилкарбинол),
уреазы не имеют, не образуют H2S,
имеют
декарбоксилазы лизина и орнитина,
но не имеют аргининдигидролазы.
Вибрионы
— аэробы и факультативные анаэробы,
температурный оптимум для роста 18—37
°С, рН 8,6—9,0.
Вид
V. cholerae
подразделяют
на
4 биотипа:
V. cholerae,
V.
eltor,
V.
proteus
и
V. albensis.
Различия между
V. cholerae
и
V. eltor
касаются
лишь некоторых признаков (табл. 41). По
всем другим свойствам
V. eltor
принципиально
не отличается от
V. cholerae.
Кроме того,
теперь уже
установлено, что
биотип V. proteus
(V.finklerpriori)
включает в
себя всю группу вибрионов, кроме 01-группы
(а ныне и
0139), называвшихся ранее НАГ-вибрионами.
Вид
Vibrio
cholerae
подразделяют
на
4 биотипа:
V. cholerae
01
cholerae,
V.
cholerae
eltor, V. cholerae
0139
bengal
и
V.
cholerae
non 01.
Первые три
относятся к двум сероварам 01 и 0139.
Последний биовар включает прежние
биотипы V.
proteus
и
V. albensis
и представлен
многими другими сероварами вибрионов,
которые не агглютинируются 01- и
0139-сыворотками, т. е. НАГ-вибрионами.
Антигенная
структура.
Термостабильный
О-антиген и термолабильный Н-антиген.
Н-АГ являются общими для большой группы
вибрионов.
Возбудители
классической холеры и холеры Эль-Тор
объединяются в серогруппу 01. Антигены
серогруппы 01 включают в различных
сочетаниях А-, В- и С-субъединицы. Сочетание
субъединиц АВ называется сероваром
Огава, сочетание АС — сероваром Инаба,
сочетание ABC
— Гикошима. R-формы
колоний утрачивают О-АГ.
Основным
источником инфекции является только
человек — больной холерой или
вибриононоситель, а также загрязненная
ими вода. Никакие животные в природе
холерой не болеют. Способ заражения —
фекально-оральный.
Различают три
типа течения болезни:
1) бурное, тяжелое
обезвоживающее диарейное заболевание,
приводящее к смерти больного через
несколько часов;
2) менее тяжелое
течение, или понос без обезвоживания;
3)
бессимптомное течение заболевания
(вибриононосительство).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Шигеллы. Возбудители дизентерии.
История открытия.
Начало изучения шигеллёзов положили Видаль и Шантермесс в 1888 г., доказав роль бактерий в этиологии дизентерии. В 1891 г. Григорьев выделил S. dysenteriae в чистом виде, а его детальное изучение провели Киоши Шига в 1898 г. и Крузе в 1900 г. Позднее рядом авторов были выделены и изучены новые виды шигелл: в 1900 г. Флекснер, в 1915 г. Зоне, в 1932 г. Бойд и др. Род Shigella выделили Кастеллани и Чалмерс в 1919 г. и назвали его в честь японского исследователя Шига, описавшего его типовой вид.
Таксономия.
Семейство | Enterobacteriaceae |
Триба | Escherichieae |
Род | Shigella |
Виды | S. dysenteriae (3 штамма: Григорьева-Шига, Штуцера-Шмитца, Лардж-Сакса) S. flexneri S. boydii S. sonnei |
Морфология и тинкториальные свойства.
Грамотрицательные палочки размером 0,5-0,7×2-3 мкм., в мазках располагаются беспорядочно, неподвижны, имеют пили I и II типов, спор и капсул (исключение, S. flexneri может формировать микрокапсулу) не образуют.
Культуральные свойства.
Факультативные анаэробы, хемоорганогетеротрофы. Не требовательны к условиям культивирования. Оптимальная температура 370С, рН 6,7-7,4, длительность культивирования – 24-48 часа. Хорошо растут на простых питательных средах (МПБ, МПА). В МПБ наблюдается рост в виде диффузного помутнения с последующим образованием осадка. На МПА образуют колонии в S-форме: мелкие слабовыпуклые полупрозрачные гладкие, блестящие колонии с ровными краями. У S. sonnei при росте на ППС возможна диссоциация в R-форму. На дифференциально-диагностических средах (Эндо, Левина, Плоскирева) шигеллы растут в виде бесцветных колоний, так как не расщепляют лактозу. Средой обогащения является селенитовый бульон.
Биохимические свойства.
В сравнении с другими энтеробактериями шигеллы обладают наибольшей паразитарностью и наименьшей ферментативной активностью. Шигеллы – оксидазоотрицательны и каталазоположительны. Дают отрицательную реакцию Фогеса-Проскауэра. Сахаролитическая активность: лактозу и сахарозу не расщепляют (кроме S. sonnei, которые медленно в течении 72 часов ферментируют лактозу), глюкозу и другие сахара разлагают до кислоты без газа, в отношении маннита разделяются на маннитопозитивные (S. dysenteriae) и маннитонегативные (все остальные).
Протеолитические свойства: шигеллы не образуют сероводород, не разжижают желатин, не ферментируют мочевину, индол образуют непостоянно, восстанавливают нитраты в нитриты.
Антигенные свойства.
* О – соматический антиген, липополисахарид клеточной стенки, термостабильный, спиртоустойчивый, группо- и типоспецефический.
* К – капсульный антиген , кислый полисахарид, типовой (только у S. flexneri).
По О-АГ структуре шигеллы делятся на 4 серогруппы (А, В, С, Д), группы на 40 сероваров, а у S. flexneri серовары по К-АГ – на подсеровары.
Факторы патогенности.
1. Токсины:
* эндотоксин – липополисахарид клеточной стенки, оказывает пирогенное и токсическое (на нервную и сосудистую системы) действие;
* экзотоксины (токсин Шига у S. dysenteriae 1 серовара и шигаподобные токсины у остальных) – накапливается после гибели шигелл, обладает цитотоксическим действием (нарушает синтез белка на рибосомах) на клетки эндотелия подслизистой толстого кишечника (токсин Шига также может поражать гломерулы почек, вследствие чего развивается ГУС с почечной недостаточностью).
2. Ферменты патогенности: гиалуронидаза, фибринолизин, муциназа, плазмокоагулаза, нейраминидаза.
3. Структурные и химические компоненты клетки:
* пили I (адгезия) и II (конъюгация) типов;
* микрокапсула у S. flexneri;
* белки наружной мембраны (инвазины, обеспечивающие внутри- и межклеточное распространение шигелл);
* плазмиды инвазии.
Резистентность.
Важная особенность шигелл – их достаточная устойчивость к факторам внешней среды и выраженная резистентность к антибиотикам. Хорошо переносят высушивание, низкие температуры, в почве, воде, пищевых продуктах шигеллы выживают до 2-3 месяцев, активно размножаются в молоке и молочных продуктах при комнатной температуре. На ткани, бумаге шигеллы сохраняются до 1 месяца. На овощах и фруктах живут более 2 недель. При нагревании до 600С гибель наступает через 30 минут, при кипячении – мгновенно. Чувствительны к прямым солнечным лучам и дезинфицирующим средствам.
Роль в патологии.
Шигеллезы (старое название бактериальная дизентерия, ввел Гиппократ) – острые антропонозные инфекционные заболевания с фекально-оральным механизмом передачи, характеризующееся преимущественным поражением слизистой толстого кишечника, жидким стулом с примесью слизи и крови и интоксикацией организма.
Естественная восприимчивость людей к шигеллам высокая, поэтому шигеллезы имеют широкое распространение. Ежегодно шигеллезами болеют 200 млн. человек. Чаще болеют дети и жители городов.
Эпидемиология.
Источник инфекции: больные и бактерионосители. Наибольшую опасность для распространения инфекции представляют больные со стертыми формами дизентерии, особенно лица определенных профессий (например, работающие в пищевой промышленности).
Механизм передачи: фекально-оральный (пути: S. dysenteriae – контактно-бытовой, S. flexneri – водный, S. sonnei – пищевой). Большое значение в распространении заболевания имеют фактор грязных рук , мухи и тараканы.
Сезонность: летне-осенняя.
Патогенез и клинические особенности.
Патогенез шигеллезов:
-адгезия возбудителя на энтероцитах толстой кишки;
— проникновение его в клетки при помощи инвазинов и фермента муциназы;
— размножение внутри клеток;
— продукция цитотоксина, вызывающего деструкцию слизистой толстой кишки, что способствует образованию эрозий и язв и появлению крови в испражениях;
— развитие воспалительного процесса в подслизистом слое (поддерживается ИЛ-1, выделяемым макрофагами при взаимодействии с возбудителем);
— высвобождение эндотоксина при массовой гибели возбудителей, приводящее к интоксикации организма.
Инкубационный период: 1-7 дней.
Клинические проявления зависят от вида возбудителей: начало заболевания сопровождается повышением температуры до 38-390С, головной болью, слабостью, появлением режущих болей в животе, тенезм (мучительных тянущих болей в области прямой кишки), одновременно отмечаются жидкий стул, позже стул становиться скудным, с большим количеством слизи и крови («ректальный плевок»). Возможны осложнения (кишечные кровотечения, прободение кишечника и выпадение прямой кишки), хронизация процесса или формирование бактерионосительства.
Иммунитет.
Постинфекционный иммунитет – гуморальный, видо- и типоспецифический, нестойкий, ненапряженный (возможны повторные заболевания, исключение, иммунитет после дизентерии Флекснера – предохраняет от повторных заболеваний в течение нескольких лет), большая роль принадлежит местному иммунитету – SIgA препятствует адгезии.
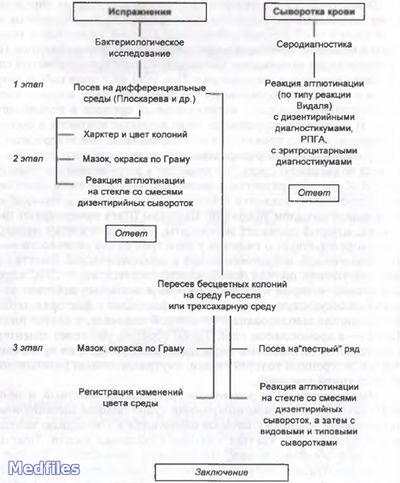
Микробиологическая диагностика.

Микробиологические исследования при дизентериях
Исследуемый материал: испражнения, сыворотка крови, смывы, вода, продукты.
1. Бактериоскопический метод.
2. Бактериологичекий метод (основной).
3. Серологический метод:
* РА с дизентерийными диагностикумами;
* РПГА с эритроцитарными диагностикумами.
4. Экспресс-метод:
* Прямая РИФ;
* РПГА с антительным эритроцитарным диагностикумами.
5. Молекулярно-биологический метод (ПЦР, ДНК-зонды).
6. Дополнительные методы:
* Реакция нарастания титра фага;
* Керато-конъюктивальная проба на кроликах или морских свинках;
* Аллергическая внутрикожная проба Цуверкалова с дизентерином.
Специфическая профилактика почти не применяют, так как имеющиеся вакцины неэффективны.
Основные профилактические мероприятия – неспецифические:
* раннее выявление больных и бактерионосителей;
* проведение противоэпидемических мероприятий в очаге инфекции;
* соблюдение санитарно-гигиенического режима на пищевых предприятиях;
* контроль за качеством питьевой воды;
* санитарно-просветительная работа среди населения.
Принципы терапии: диета, ХТП (сульфаниламиды, нитрофураны, фторхинолоны), антибиотики после определения чувствительности, спецефическое лечение – поливалентный дизентерийный бактериофаг (может применяться и с профилактической целью), для лечения хронических форм вне обострения применяют вакцину Чернохвостова (инактивированные этиловым спиртом шигеллы, вводится подкожно в область лопатки).
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 января 2014;
проверки требуют 72 правки.
Дизентери́я (от др.-греч. — δυσεντερία; δυσ- (dus-, “плохой”) + ἔντερα (éntera, “кишечник”)) — инфекционное заболевание, характеризующееся синдромом общей инфекционной интоксикации и синдромом поражения желудочно-кишечного тракта, преимущественно дистального отдела толстой кишки[2]. Частным случаем дизентерии является шигеллёз.
Эпидемиология[править | править код]
Заболеваемость дизентерией в мире трудно поддаётся учёту из-за недоступности квалифицированной медицинской помощи, но по осторожным подсчётам от ВОЗ ежегодно происходит до 90 миллионов случаев заболевания шигеллёзами, по крайней мере 700 000 из них со смертельным исходом[3]. Амёбиазом заражаются более 50 миллионов человек каждый год, из них около 50 000 со смертельным исходом[4].
Этиология[править | править код]
Дизентерию вызывают бактерии рода Shigella. Шигеллы хорошо растут в обычных питательных средах; при разрушении микробных клеток выделяется эндотоксин, который вызывает симптомы интоксикации. Кроме того, шигеллы продуцируют несколько видов экзотоксина: цитотоксин, повреждающий мембраны эпителиальных клеток; энтеротоксины, усиливающие секрецию жидкости и солей в просвет кишки; нейротоксин, обнаруживаемый в основном у бактерий Григорьева-Шиги (Sh. dysenteriae серовара 1).
В современных условиях наибольшее распространение имеют шигеллы Флексенера и Зонне[2].
Патогенез[править | править код]
Дизентерия — это типичный представитель кишечных инфекций. Единственным источником инфекции является больной человек, который опасен для окружающих с 1-го дня болезни, поскольку выделение возбудителя в окружающую среду в этот период наиболее интенсивно.
Заражаются в основном контактно-бытовым, водным и алиментарным (через рот) путём.
Предрасполагающими моментами для заражения являются скученность населения в жилых помещениях, низкий гигиенический уровень.
Дизентерией могут болеть все, но большинство больных — дети до 4 лет (60 % заболеваемости). После перенесённого заболевания формируется очень непродолжительный (4—12 месяцев) иммунитет. Всегда есть возможность для повторного заболевания.
Входными воротами инфекции является желудочно-кишечный тракт — место вхождения и размножения микроба.
Клинический диагноз[править | править код]
Заболевание начинает проявляться через 2—3 дня после заражения, при пищевом пути это время может сокращаться до часов, при контактно-бытовом пути может удлиняться до 5 дней.
В большинстве случаев заболевание начинается остро, иногда может быть продрома в виде недомогания, познабливания или головной боли.
По степени тяжести различают лёгкую, средней тяжести, тяжёлую и очень тяжёлую форму.
Наиболее характерные признаки заболевания при варианте дизентерии с поражением толстого кишечника.
Заболевание, как правило, начинается с появления болей в животе, вслед за этим присоединяется расстройство стула. Дизентерия может начинаться с общих проявлений — слабости, вялости, подъема температуры, головной боли и т. п.
Наибольшей выраженности проявления болезни достигают на 2—3-й сутки болезни. Для этой формы дизентерии характерно преобладание местных явлений.
Наиболее полно признаки дизентерии представлены при среднетяжёлой форме болезни. Характерны острое начало, повышение температуры с ознобом (до 38—39 °С), который держится 2-3 дня. Беспокоят слабость, головная боль, снижение аппетита. Кишечные расстройства наступают в первые 2—3 ч от начала болезни и проявляются дискомфортом внизу живота, урчанием, периодическими, схваткообразными болями внизу живота, частота стула колеблется от 10 до 20 раз в сутки. Стул вначале имеет каловый характер, потом появляется примесь слизи, крови и гноя, уменьшается объем каловых масс, они могут приобретать вид плевка — слизь и кровь.
Отмечаются острые позывы на дефекацию. Кожа становится бледной, язык покрывается густым бурым налетом. Со стороны сердечно-сосудистой системы отмечаются учащенное сердцебиение, снижение КД. Самыми характерными признаками являются спазм и болезненность при прощупывании левой подвздошной области.
Длительность интоксикации при среднетяжёлой форме дизентерии составляет 4—5 дней. Стул нормализуется к 8—10-му дню болезни, но заболевание может затягиваться до 3-4 недель.
Возможные осложнения: перитонит, парапроктит и другие.
См. также[править | править код]
- Амёбная дизентерия
- Бактериальная дизентерия
Примечания[править | править код]
Литература[править | править код]
- Сегал А. Е. Дизентерия: Популярный очерк. — М.: Медгиз, 1939. — 20 с.
- Ёлкин И. И., Крашенинников О. А. Дизентерия: Эпидемиология и профилактика. — М.: Медицина, 1975. — 192 с. — 9000 экз. (в пер.)
- Лернер Петр Михайлович «Научные обоснования резкого снижения заболеваемости дизентерией. Опыт борьбы с ней в городах и сельской местности». Записки Эпидемиолога, Израиль, 2010, 139 с.
Ссылки[править | править код]
- Первоочередные меры контроля вспышки острой диареи. Всемирная организация здравоохранения
