Какие продукты питания можно есть при обострении поджелудочной железы

Для тех, кого интересует, что можно есть при панкреатите, список продуктов существует определенный. Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите.
Зачем придерживаться диеты при воспалении поджелудочной железы?
На работу органов пищеварения влияют в первую очередь, продукты, которые составляют рацион человека. Никакие медикаменты не помогут справиться с панкреатитом, если не соблюдать диету.
Необходимо четко понимать, какие блюда при воспалении поджелудочной железы нельзя кушать. Различается меню в период обострения и ремиссии. Отдельный набор продуктов существует для пациентов с хронической формой панкреатита.
Многие считают диету при заболеваниях поджелудочной железы голодной и изнуряющей. Напротив, такая система питания сбалансирована и полезна. Соблюдение ее – путь к здоровому образу жизни и избавлению от панкреатита.
Список разрешенных продуктов при панкреатите
При остром панкреатите больного мучают изнуряющие симптомы: резкие боли в животе, тошнота и рвота. В первые дни рекомендуется полный физический покой и голод.
Отказываться от еды придется до улучшения состояния. Это может занять от одного до трех дней . Разрешено пить при панкреатите минеральную щелочную воду, отвар шиповника, несладкий кисель. Голодные дни помогут снять нагрузку с пораженного органа и уменьшить воспаление.
После того как неприятные симптомы прекратят беспокоить больного, начинают вводить некоторые продукты питания небольшими порциями. При острой форме недуга в список разрешенных продуктов включают:
- Мучные изделия. Допускается подсушенный или черствый хлеб, галетное нежирное печенье, сухари и бублики .
- Молочные продукты. Их выбирают с низким содержанием жирности. Йогурты при панкреатите допускаются только несладкие без фруктовых наполнителей, а молоко разбавляют с водой. Допускается нежирный и не слишком соленый сыр.
- Крупы. Не все крупы полезны и допустимы при воспалении поджелудочной. Врачи разрешают только гречку, рис, манку и овсянку. Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая.
- Рыба и мясо. Людям, страдающим воспалением пищеварительных органов, разрешены нежирные сорта. В их число входят судак, треска, телятина, кролик, индюшка, куриное филе.
- Напитки. Полезен отвар из плодов шиповника, ягодный кисель. Разрешены при панкреатите — компот из сухофруктов, некрепкий черный или зеленый чай.
- Фрукты. Допускаются арбуз, клубника, абрикосы. Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.
- Овощи. От сырых овощей придется отказаться полностью. Кабачки, тыкву, цветную капусту, картофель, зеленый горошек, морковь отваривают и употребляют в пюреобразном виде.
- Суп. Его варят на овощном или постном бульоне. Для пациентов готовят супы-пюре.
- Десерты. В минимальных количествах допускаются варенье, желе, джем и зефир.
- Яйца. В меню больного панкреатитом этот продукт разрешено включать не чаще 4 раз в неделю. Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.
Что можно добавить в меню при хроническом панкреатите
При хронической форме заболевания список разрешенных продуктов пополняется. В меню больного разрешено добавить некоторые фрукты. Это, например, груши, бананы, дыня. Полезно добавлять в рацион сухофрукты.
Любители кофе и шоколада могут побаловать себя какао с добавлением нежирного молока или некрепким кофе. Помимо нежирных сортов рыбы разрешены морепродукты. На столе больного могут присутствовать мидии, кальмары, креветки, крабовое мясо.
Запрещенные в период обострения симптомов орехи и семечки вводят в рацион при отсутствии жалоб на плохое самочувствие. Эти продукты содержат большое количество белков и жиров. Однако важно знать, что семечки можно употреблять только в сыром виде. Жареный продукт и козинаки все еще запрещены.
В список допустимых овощей теперь входят также лук, баклажаны, зелень. Разрешены сельдерей, петрушка и укроп. Допускается вводить в рацион колбасные изделия. Но это касается только продуктов высокого качества без добавления соевого мяса и усилителей вкуса.
Полезны при хронической форме недуга специи. Способствует пищеварению корица. Ее добавляют в готовые блюда или растворяют в воде приправу и пьют напиток в лечебных целях. Допустимы при панкреатите тмин и куркума. Рекомендуются также пророщенные зерна пшеницы и льняное масло.
Запрещенное питание
Любая форма заболевания исключает употребление в пищу жирного мяса, рыбы, наваристых бульонов. Запрещена тушенка и другие консервации. В их число входят рыба и овощи. Полностью исключены горячительные напитки, крепкий кофе, шоколад, сдоба, мороженое, сгущенное молоко.
В перечень вредных продуктов входят практически все колбасные изделия, грибы, перловка, пшеничная каша, томаты, редиска, цитрусовые, свежая белокочанная капуста. Исключить придется острые приправы и соусы – майонез и кетчуп.
Многих интересует, можно мюсли, или нет. Этот продукт допускается только при отсутствии болей и тошноты. Мюсли заливают водой, обезжиренным молоком или кефиром.
Несмотря на то, что зелень разрешено добавлять в блюда, шпинат относят к числу запрещенных растений. Он содержит щавелевую кислоту, которая приводит к воспалению поджелудочной железы. Нельзя есть также бобовые: фасоль и чечевицу.
Рекомендации по питанию для больных панкреатитом
Для пациентов, страдающих воспалением поджелудочной железы, важно не только знать таблицу запрещенных и разрешенных продуктов. Большое значение при панкреатите имеет режим питания и способ приготовления пищи.
Избежать воспаления поджелудочной железы помогут несколько правил:
- Самые полезные для больных панкреатитом — белковые продукты. В меню включают большое количество нежирной пищи, богатой протеинами. Они восстановят поврежденный орган.
- Врачи рекомендуют дробное питание: 4 раза в день плюс перекусы.
- Блюда готовят в пароварке, отваривают, тушат и запекают без добавления жира.
- Предотвратит раздражение слизистой теплая пища. Горячая или слишком холодная еда запрещена.
- Овощи в период обострения симптомов панкреатита в сыром виде исключены.
- Для улучшения пищеварения полезно пить много жидкости, лучше минеральной воды без газа или бутылированной.
- В период обострения пищу необходимо перетирать до жидкого или кашеобразного состояния. Это поможет облегчить работу пищеварительных органов. .
- Нельзя переедать и ограничивать себя в питании. Общая калорийность продуктов должна составлять примерно 2500 ккал в сутки.
- Больным панкреатитом следует отказаться от спиртного и курения.
- Рекомендуется принимать витаминные комплексы и липотропные средства.
Видео — что можно есть при панкреатите?
Список разрешенных продуктов при нарушении работы поджелудочной железы вполне велик. Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни.
Добрый день, дорогие читатели!
Диета при обострении поджелудочной железы играет большую роль в регенерации. Диета, которая снимает обострение поджелудочной железы, предписывается лечащим врачом.
В остром периоде особенно важно следовать его указаниям – это минимизирует риск рецидива и быстро снимает боль.
И если вы будете следовать таким инструкциям, как тип жизни, обострений проблем с поджелудочной железой можно избежать в будущем.
Питание при обострении
В случае обострения панкреатита рекомендуется щадящее питание не менее 12 месяцев. За такой длительный период функции органов брюшной полости практически полностью восстанавливаются, а организм человека привыкает к правильному питанию. Этот режим позволяет избежать рецидивов в будущем.
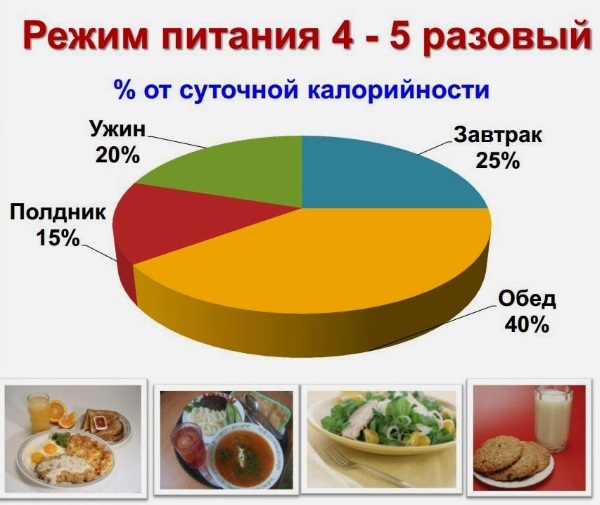
Впервые после обострения панкреатита пациентка показана диету № 5, которая согласована с лечащим врачом в отношении специфичности и переносимости определенных продуктов.
Пищевые аспекты:
- обострение с панкреатитом обострение с панкреатитом дробление пищи до 6 раз в день;
- небольшое количество порций;
- временный прием между приемами пищи 3-4 часа;
- теплая еда;
- небольшое количество соли;
Ни при каких обстоятельствах вы не можете переедать. Если у взрослого человека обострился панкреатит, лучшим решением будет госпитализация. Согласно больничным критериям, диета будет безоговорочно соблюдаться при малейшем расстройстве пищевого поведения.
Что можно есть при обострении поджелудочной железы
Несмотря на множество ограничений, диета, назначаемая больному панкреатитом, довольно разнообразна. В частности, в рационе содержится белок, так как его расщепление вызывает гораздо меньшую нагрузку на железу, чем употребление углеводов.
Так что же можно есть при обострении поджелудочной железы?
Нежирное мясо и рыба. Это может быть индейка, говядина, курица или кролик. Из рыбы лучше всего предпочитать треску, карпа, щуку и минтай.
Все продукты, должны быть приготовлены на пару или в духовке и поданы в суфле, пасте, фрикадельках и шариках, то есть в измельченном виде.
Яйца. Диета поджелудочной железы включает блюда из яиц, за исключением жареных яиц. Хороший выбор — паровой белковый омлет. Лучше заменить куриные яйца на перепелов, потому что белок последних усваивается гораздо легче.

Молочные и кисломолочные продукты. Творог, квашеное молоко, кефир, сметана, и йогурт вводятся в рацион пациента по критериям пониженной жирности (не более 1-1,5%). Творог приемлем, если он свежий или приготовленный на пару в форме пудинга. Все коровье молоко при обострении поджелудочной железы трудно усваивается организмом. Лучше всего заменить его на разбавленное или козье молоко, которое является гипоаллергенным.
Зерновые культуры. Рекомендуется вводить вареные овсянные хлопья в рацион в первый день после острой фазы заболевания. Гречка, рис и манная крупа более благоприятно воздействуют на желудок, не вызывая плохой реакции органа поджелудочной железы. Что касается хлеба, то лучше временно исключить из меню все виды пшеницы, или поменять их на сухари или печенье.
Напитки. Нормальная функция пищеварительного тракта невозможна без достаточного количества воды. Для панкреатита необходимо использовать как минимум полтора литра чистой воды. Минеральная вода, желе, отвары из роз или отрубей, травяные чаи оказывают хороший терапевтический эффект. Очень хорошо при панкреатите пить цикорий, который оказывает желчегонное действие.

Орехи и семена. После периода длительной ремиссии в рацион могут быть введены грецкие орехи, каштаны или кешью. Они содержат минимум клетчатки и в небольших количествах не увеличивают нагрузку на железу.
Что исключить из диеты
Чтобы предотвратить переход острого панкреатита в приобретенную стадию, необходимо составить список пищевых ограничений, из-за боязни продуктов, стимулирующих активную работу поджелудочной железы и с учетом личной непереносимости продукты, запрещенные панкреатитом.
Продукты, запрещенные панкреатитом
Из ежедневного рациона нужно полностью исключить:
- жирное мясо, сало и некоторые виды рыб (кефаль, лосось, сом, карп, палтус), а также икра;
- свиной жир и баранина;
- ржаной хлеб;
- мясные субпродукты (колбаски, рулеты, колбаски, колбасы и т. д.) и колбасы;
- консервы, соленья, соленья;
- молотые специи, приправы и специи;
- некоторые виды овощей (редька, брюква, редька, лук и чеснок, а также белокочанная капуста, грибы и бобовые с высоким содержанием твердой клетчатки);
- кислые фрукты;
- апельсин, лимон, мандарин и другие виды цитрусовых;
- цукаты;
- сгущенное молоко;
- сметана, простокваша и жирные сливки;
- газированные и кофейные напитки;
- шоколадные изделия, торты, пирожные, торты, мармелад, карамель, конфеты и другие сладости.

Совет! От нездоровой пищи (картофель фри, хот-доги), картофеля фри, крекеров, соленых орехов лучше отказаться навсегда, чтобы избежать обострения заболевания.
Кроме того, вы должны ограничить потребление алкоголя (не только крепких напитков, но и слабоалкогольных коктейлей).
Алкоголь может вызвать сокращение сфинктера Одди (клапанное устройство, которое обеспечивает движение ферментов в пищеварительном тракте и предотвращает немедленное высвобождение переваренной пищи).
После приема «горячий» клапан может не открыться вовремя, а пищеварительный сок будет заблокирован в протоках, что станет условием обострения приступа и неприятных последствий.
Список продуктов для панкреатита
В течение первых 2-3 дней голода и питья назначают с выраженным воспалительным процессом. Количество используемой воды, частота введения, объем каждой используемой порции определяется врачом в зависимости от тяжести состояния пациента. Ориентировочный суточный объем — 2,5 л.

Категорически не рекомендуется газированные, жареные или холодные напитки — температура воды должна быть комфортной, не раздражать слизистую оболочку. Если больная женщина может пить, повторной рвоты нет, разрешается:
- минеральная щелочная вода (Боржоми, Славяновская, Смирновская) в теплой форме без газа;
- слабый чай;
- компоты;
- желе.
Пейте несколько глотков, но часто.
Если из-за тяжести состояния пациента необходимо продлить режим питья более чем на 3 дня, если возникают диспепсические симптомы, и лечение следует продолжать в хорошем терапевтическом отделении, следует вводить внутривенно глюкозу и витамины.
Расчетное ежедневное обозрение меню
Сырая диета — это не предложение. Из разрешенного товара вы можете приготовить много острых и необходимых блюд. Прежде чем применять сбалансированную диету на каждый день, необходимо проконсультироваться с врачом и учесть все его инструкции.
Но если не получается связаться со специалистом, облегчить этот процесс поможет примерное меню, в котором содержатся все необходимые продукты в приемлемых дозах и указаны рекомендуемые сроки приема.
1й завтрак (7.00 — 7.30) пудинг из манной крупы
Первый завтрак должен быть легким, но и питательным, чтобы обеспечить организм необходимой энергией. Это может быть слизистый суп, манная каша, творожная запеканка или рисовая каша с фруктами. Любителям сладостей обязательно понравится творог с вареньем. Напитки следует давать минеральной воде или слабому чаю (ромашка, мята или шиповник). Молоко можно добавить в чай.

2-й завтрак (9.00 — 9.30) запеченное яблоко
Второй завтрак включает в себя легкие закуски, чтобы пополнить свои силы, чтобы вы могли остановить свой выбор на запеченной груше или яблоке (без кожи), насладиться фруктовым желе, съесть небольшой банан или выпить йогурт.
Обед (12.00 — 12. 30) суп из перловой крупы с крекерами
Независимо от ваших диетических ограничений, самый приятный ужин должен состоять в лечении вашего панкреатита. Вы можете приготовить измельченный суп из перловой крупы с крекерами, картофельным картофелем (морковью) или картофельным пирожком. Вы можете есть обед с компотом или молоком.
Полдник (16.00 — 16.30) фруктовый мусс
Перед ужином вам обязательно нужно приготовить полдник, который может включать овсяное желе с сушеным куском хлеба, молочное желе, фруктовый мусс или творог.

Ужин (20.00 — 20.30) Гречка
Чтобы избежать нехватки питательных веществ, на ужин следует подавать гречку, манную крупу или рис, макароны с овощами или рыбные фрикадельки с овощным пюре. Свойство напитка — слабый чай, который можно разбавлять молоком. Последним пунктом вашей ежедневной диеты может быть полстакана обезжиренного кефира, который лучше пить перед сном.
Совет! При приготовлении пищи нельзя солить еду. Допускается добавление незначительной соли в пищу только перед подачей на стол, но ее объем не должен превышать 10 г в день.
Организму будет нужно время, чтобы оправиться от обострения, потому что диета панкреатита предпочтительно сопровождается длительным периодом (от 6 до 12 месяцев), строго следуя всем инструкциям и советам доктора.
Диетические ужесточающие рецепты
Картофельные шарики с курицей
Нам нужны: картофель, куриные грудки, морковь, зелень, лук, растительное масло.
Отварить куриную грудку и пропустить через мясорубку или блендер вместе с вареной морковью и небольшим луком.
Приготовить картофель и превратить его в пюре. Формируем круг пюре, в которое добавляем мелкий фарш, формируем шарик. Шарики помещаются в морозильник на полчаса.

Замороженные шарики помещают в пароварку или духовку. При выпекании в духовке шарики следует помещать в форму, предварительно смазанную небольшим количеством растительного масла. Разогрейте духовку до 220 ° С. При подаче посыпьте зеленью.
Жемчужный гриль
Нам понадобится: немного растительного масла, одна морковь, одна луковица, вода (около 0,5 л), один помидор.
Налейте воду в перловую крупу и варите 45 минут до кипения. Затем слейте лишнюю воду, добавьте каплю оливкового масла, оставьте ее под крышкой.
Обжарить нарезанный лук со столовой ложкой растительного масла, добавить тертую морковь, мелко нарезанный помидор, тушить около 10 минут на медленном огне под крышкой. Перловую крупу пропускают через блендер, добавляют тушеные овощи, объединяют и оставляют под крышкой еще на 5-6 минут.
Домашняя колбаса
Взять: 700 г куриной грудки, 300 мл сметаны, 3 яичных белка, немного соли, по желанию овощи.
Мы разрезаем сырую грудь и проходим через блендер до мягкого состояния. Добавить белок, немного соли, при необходимости — овощи.
Вылейте охлажденные сливки в полученную массу и замесите.

На прилегающей фольге отделяем третью часть мясного фарша, формируем колбаску, вытягивая края ниткой. Таким образом, мы приготовили три колбасы. Кипятим воду в большой сковороде, после кипячения уменьшаем огонь (чтобы вода не кипела, а поддерживала ее температуру). Мы помещаем колбасу в кастрюлю и кладем ее на блюдце сверху, чтобы они не появлялись. Варить час. Удалите отдаленную кастрюлю из кастрюли, охладите и затем удалите фольгу. Нарезать и подавать.
Диета после обострения заболевания
Диета после обострения панкреатита дает некоторое облегчение. Орехи, семена, макароны, масло и другие продукты вводятся в рацион пациента постепенно. Оно должно быть таким же, как и в период обострения заболевания, следить за частотой приема пищи и небольшим размером порции. Вы должны кушать каждые 3 часа, чтобы не смешивать различные виды жиров, белков и углеводов за один прием пищи.
После устранения острых симптомов панкреатита и соблюдения серьезной диеты клиент должен оставаться на диете № 5. При панкреатите, в результате которого началось нарушение работы эндокринной системы, по крайней мере, некоторые сладкие продукты, включая мед, запрещены.
Что можно есть при панкреатите, если симптомы обостренного проявления болезни прошли:
- макароны;
- сушеный хлеб;
- овсяные хлопья;
- ячмень;
- растительные масла;
- вареные или запеченные фрукты и овощи;
- желе и компоты;
- нежирные сорта мяса и рыбы;
- самые свежие кисломолочные продукты;
- семенника;
- масло сливочное.

Такие диетические продукты не подходят для случайного употребления. Масло следует употреблять в небольших количествах, добавляя в него хлопья из злаков, овощное рагу и т.д.
При выборе ядер в пищевом продукте стоит отдать приоритет белку. Супы и запеканки готовятся на базе. Кисломолочные продукты благотворно влияют на пищеварительный тракт. Как и в варианте с тяжелой формой заболевания, при исчезновении заболевания творог, кефир и другие кисломолочные продукты должны быть свежими и нежирными. Можно пить слабые чаи, отвары из трав, цикорий.
Чтобы болезнь не усугублялась снова, под запретом остаются следующие:
- кексы и пирожные;
- маринованные, молодые, жирные, копченые продукты;
- бобовые культуры;
- алкоголь;
- жирные виды сыра, колбасы;
- сливки, сливки;
- лук, чеснок, редис, щавель, ревень;
- финики, инжир;
- виноград, кислые яблоки, цитрусовые;
- все соусы и специи;
- газировка.

Сбалансированное питание при панкреатите улучшает пищеварительную систему человека, включая поджелудочную железу. Благодаря этому органы восстанавливаются равномерно.
Помощь на дому с обострением
В варианте острого воспаления помогут:
- полный отдых в период болей в почках;
- лед в зоне воспаления (желательно грелку с холодной водой);
- голод не менее 3 дней.
Полное воздержание от еды в течение этого периода позволит поджелудочной железе успокоиться, остановить выработку ферментов и, как следует, уменьшить острую, иногда невыносимую боль.
В первые дни к употреблению допускаются только следующие напитки и товары:
- слабый чай без сахара;
- бульон из дикой розы;
- негазированная минеральная вода;
- в исключительных случаях после голода разрешается скушать пирожные или печенье в небольших дозах.
Будьте здоровы!
